Autor: Ricardo Isidoro, Marcelo C. Debais
Hospital Enrique Tornú, Ciudad de Buenos Aires, Argentina
Caso clínico: Un varón de 20 años de edad fue tratado en la unidad de cuidados intensivos debido a politraumatismo como resultado de un accidente de tránsito. Recibió asistencia respiratoria mecánica durante 11 días a través de un tubo orotraqueal. Tres semanas después presentó dificultad respiratoria obstructiva y fue traqueostomizado. Una broncoscopía flexible demostró, a 1.5 cm de las cuerdas vocales (Figura 1), la existencia de un grueso tabique sagital de tejido que dividía la tráquea en dos conductos (Figura 2).
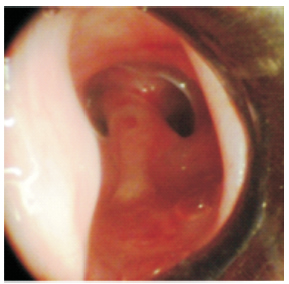
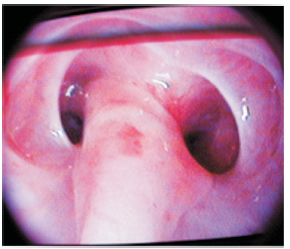
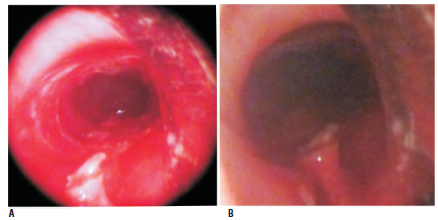
Esta anomalía se hallaba dispuesta entre las paredes anterior y posterior de la tráquea y se prolongaba en sentido cefalocaudal unos 3 cm, para finalizar en la proximidad del ostoma traqueal. A la vez, ambos conductos resultantes mantenían una reducción de la luz debido a estenosis fibrosa circunferencial. Cada conducto tenía un diámetro aproximado de 5 milímetros y eran coincidentes en el plano axial. Se efectuó una broncoscopia rígida bajo anestesia general y se procedió a la resección del tabique en toda su extensión, con un ansa de electrocauterio, seguido de dilatación mecánica con broncoscopio, lo que resultó en una recuperación completa de la luz traqueal (Figura 3a). Un tubo en “T” número 12 fue aplicado a través del orificio de traqueostomía para asegurar la estabilidad traqueal. El dispositivo fue removido luego de 12 semanas, con recuperación de la luz, reepitelización de la mucosa traqueal y se observó la persistencia de un pequeño esbozo del tabique en la pared posterior (Figura 3b), que no requirió tratamiento. El paciente se mantuvo asintomático y fue dado de alta.
Discusión: Existen reportes acerca de la existencia de bandas fibróticas transversales, delgadas, de localización subglótica y trayecto variable1-3. En nada se asemejan a lo aquí reportado y fueron descritas como una consecuencia de pro cesos inflamatorios sistémicos, traumas de laringe, o como hallazgos congénitos. La granulomatosis de Wegener puede acompañarse de estenosis subglótica4 o arcos de tejido fibroso localizados en laringe. Esta vasculitis sistémica de los pequeños vasos tiene predilección por el tracto respiratorio superior. La afección usual en laringe consiste en una estenosis subglótica concéntrica, que se presenta entre el 9 y 23% de los casos5. Aunque la biopsia de la estenosis ofrece un bajo porcentaje de diagnóstico de compatibilidad, las biopsias de la mucosa nasal han mostrado un 82% de sensibilidad para la granulomatosis de Wegener en pacientes que poseen anticuerpos contra el citoplasma de los neutrófilos. En las fuentes consultadas no se hallaron reportes de tabicamientos traqueales completos. La presencia de esta anomalía anatómica de curiosa conformación desafía al broncoscopista a reflexionar sobre algunos posibles mecanismos causales o al menos uno. El antecedente de intubación orotraqueal sugiere la posibilidad de un proceso inflamatorio del cual puede derivar una estenosis, sin embargo, en nada se asemeja lo hallado y descrito a las estrecheces habituales. La inflamación circunferencial no parece motivo para que, en dos puntos diametralmente opuestos, la mucosa tumefacta se exienda hacia la pared contraria hasta entrar en contacto con ella y se una formando un tabique. Más lejana resultaría la posibilidad de que el tabique se hubiese originado a partir de un solo punto del perímetro traqueal inflamado. Otro mecanismo posible requiere de la existencia de un scalp de la mucosa traqueal que bien puede haberse originado durante las maniobras de intubación o extubación orotraqueal, por el extremo del tubo o bien por su balón de fijación, dejando entonces un colgajo de tejido que, suspendido de la pared superior, entrase en contacto con la inferior, muy inflamada, y se una a ella formando un tabique. La cuidadosa evaluación endoscópica seguida de resección endoquirúrgica con implante de un tubo en T resultó efectiva para restablecer la luz traqueal en este caso.
Conflicto de intereses: Los autores declaran no tener conflictos de intereses.
Referencias
- Christopher M, Stafford MD, James H, et al. Subglottic web treated with Nd YAG laser. Bronchology 2003; 10, 2: 144-5.
- Rbhun JA. Subglotic web in asthmatic patient. Ann Allergy 1988; 60: 513-4.
- Ballenger J. Subglottic lesions. In: Otorhinolaryngology Head and Neck Surgery. Baltimore: Williams & Wilkins, 1996, pp 509-13.
- Herridge MS, Pearson FG, Downey GP. Subglottic stenosis complicationg Wegener’s granulomatosis: surgical repair as a viable treatment option. J Thorac Cardiovasc Sur 1996; 111: 961-6.
- Seo P. Wegener’s granulomatosis: managing more than inflammation. Curr Opin Rheumatol 2008; 20(1): 10.
